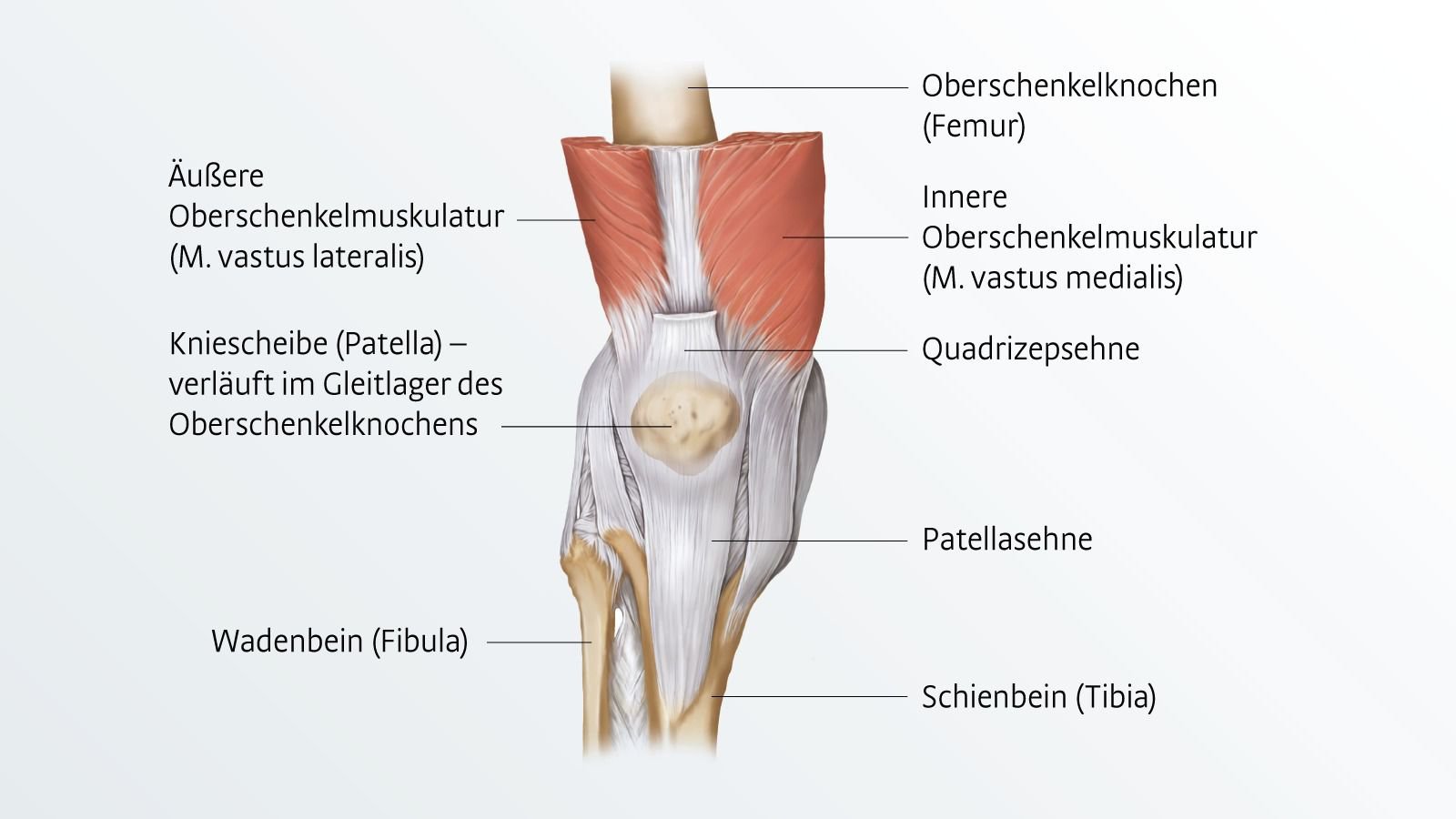
Anatomie et fonction
Patella est le nom latin de la rotule. En tant que partie intégrante du genou, ce petit os plat en forme de cœur, situé entre la cuisse et la jambe, protège l'articulation du genou et facilite ses mouvements. De nombreux troubles ou douleurs du genou peuvent être dus à la rotule. La rotule facilite tout mouvement de flexion ou d'extension du genou. En tant que point d'insertion du tendon du muscle quadriceps fémoral, elle permet une transmission aisée de la force des muscles antérieurs de la cuisse au tibia via le ligament patellaire. De plus, la patella, en tant qu'espaceur entre le tendon et l'os sous-jacent, améliore l'effet de levier et la biomécanique du tendon.
Symptômes & plaintes
La rotule est responsable de certains problèmes de genou. Ce n'est pas toujours l'os lui-même qui pose problème - les douleurs proviennent souvent des tendons ou du cartilage situés à l'arrière de la rotule. Les douleurs dans la partie antérieure du genou sont souvent regroupées sous le terme de syndrome douloureux fémoro-patellaire (SDP).
Différents facteurs peuvent être à l'origine de leur déclenchement :
- Surchargeou mauvaise charge
- raccourcissement des musclesou des ligaments
- Traumatisme ou blessure sportive
- Mauvaise position ou rotule mal formée
- Néoformationbénigne ou maligne
- Troubles déclenchés par la colonne vertébrale, la hanche et le mauvais alignement des jambes
En conséquence, la rotule peut être douloureuse, sauter, se déplacer ou s'enflammer. Les zones voisines , comme la bourse séreuse ou les corps gras de Hoffa , sont alors également touchées par l'inflammation (bursite prépatellaire, bursite infrapatellaire, syndrome de Hoffa-Kastert).
Causes
Usure et surcharge
Les pathologies au niveau de la rotule, dues à l'usure ou à une surcharge, sont par exemple
- Chondropathie (chondromalacia patellae) : touche généralement les filles et les jeunes femmes, le cartilage de la rotule se ramollit et s'use
- Arthrose de la rotule (arthrose rétropatellaire, dégénérescence du cartilage) : cartilage abrasé, usé
- Syndrome de Sinding-Larsen-Johansson chez l'enfant ou syndrome de la pointe de la rotule (genou sauteur) chez l'adulte : tissu tendineux altéré à la jonction os-tendon
- Maladie d'Osgood-Schlatter : mort de parties de l'os du tibia à l'endroit où s'insère le tendon rotulien
Mauvaise position ou mauvais développement
Les malformations ou les développements anormaux possibles de la rotule sont les suivants :
- Dysplasie congénitale de la rotule : malformation de la rotule
- Patella alta : rotule trop haute
- Patella bipartita ou P. multipartita : la rotule est composée de deux ou plusieurs parties ; la raison est un trouble de la formation osseuse (trouble de l'ossification)
- Mauvaise position de la rotule : jambes en O ou en X (genu valgus, genu varus) ou en cas de pied plat
- Syndrome douloureux fémoro-patellaire (SDFP)
Accident et traumatisme
Les accidents et les traumatismes peuvent provoquer différents dommages au niveau de la rotule :
- Contusion de la rotule (contusion du genou)
- Fracture de la ro tule (patella fracture)
- Dommages au cartilage
- Rupture du tendon rotulien : en partie avec arrachement osseux (le cas échéant, lésion préalable du tendon due à une autre maladie)
- Luxation de la ro tule : la rotule sort de l'articulation (luxation) ou se déplace latéralement (subluxation) ; également possible suite à une mauvaise position
Diagnostic
Syndrome de douleur fémoro-patellaire (PFSS)
Lesyndrome de douleur fémoro-patellaire (SFPP) est une douleur dans la voie de glissement de la rotule entre la cuisse et la rotule. Les patients parlent généralement de douleurs à côté, derrière ou sous la rotule. C'est pourquoi on parle souvent de "douleur antérieure du genou". Les douleurs apparaissent surtout en montant les escaliers, après une longue position assise ou en relation avec une activité sportive. Les femmes jeunes et sportives sont particulièrement touchées. Les causes les plus fréquentes sont le raccourcissement ou l'affaiblissement des muscles de la cuisse, une glissière de rotule incomplètement développée, une déviation de l'axe de la jambe (p. ex. jambes en X ou en O), un contrôle et une stabilité réduits de l'axe de la jambe ou encore un basculement de la rotule.
En bonne santé, la rotule se trouve dans ce que l'on appelle le palier de glissement du fémur, comme dans une gouttière de guidage, et est en outre maintenue par des ligaments latéraux. La musculature soutient activement le glissement central. Les causes sont une mauvaise position de l'axe de la jambe (jambes en X ou en O, "yeux du genou qui louchent"), un basculement de la rotule ou une gouttière incomplètement formée. Une faible activité musculaire ou neuromusculaire peut empêcher la rotule d'être exactement centrée dans son canal de glissement. Les douleurs antérieures du genou qui en résultent se manifestent surtout à l'effort.
Les douleurs se font sentir derrière, à côté ou sous la rotule. Les douleurs apparaissent surtout après une longue position assise ou une immobilisation prolongée de l'articulation du genou (douleurs de démarrage), mais aussi en relation avec une activité sportive ou en montant les escaliers. Les femmes jeunes et sportives sont particulièrement touchées.
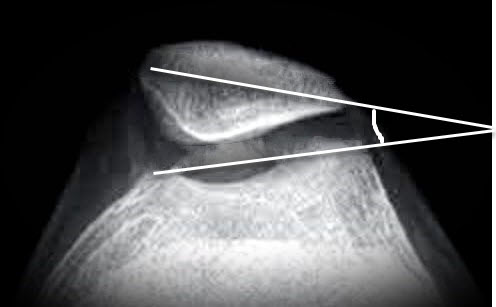
Déplacement latéral de la rotule : (angle patella-tilt) : α angle entre la ligne de la rotule et la ligne de la trochlée (jusqu'à 5° normal)
Instabilité de la rotule
Les causes de l'instabilité rotulienne (instabilité de la rotule) sont multifactorielles. Outre les conditions anatomiques (dysplasie du coussinet de glissement, position de l'axe de la jambe, etc.), les modifications liées aux parties molles (faiblesses musculaires, déséquilibres, etc.) jouent un rôle majeur. Outre le recueil précis des antécédents (anamnèse), l'examen clinique, la documentation radiographique et l'IRM sont les principaux outils de diagnostic. En cas de première blessure (luxation de la rotule sans blessure concomitante ), une approche conservatrice est possible avec une immobilisation (environ 3 semaines) suivie d'une physiothérapie.
Le complexe fémoro-patellaire médial, composé du ligament fémoro-patellaire médial (MPFL) et du ligament fémoro-tibial médial, est le principal stabilisateur passif de l'articulation fémoro-patellaire. Comme il a été démontré que la rupture du MPFL est la principale conséquence pathologique de la luxation de la rotule et que les études biomécaniques ont montré que le MPFL, en tant que principal dispositif de maintien passif, s'oppose à l'instabilité fémoropatellaire (PFI) et à la luxation latérale de la rotule, la reconstruction du MPFL est une technique généralement acceptée pour rétablir la stabilité fémoropatellaire. Par conséquent, de nombreuses techniques de reconstruction du complexe fémoro-patellaire médial ont été décrites avec des résultats cliniques prometteurs. Cependant, étant donné que l'on sait qu'une reconstruction du MPFL non conforme à l'anatomie peut entraîner des contraintes et des mouvements fémoro-patellaires non physiologiques
L'objectif d'une intervention chirurgicale doit donc être une reconstruction anatomique.
Indication de la reconstruction du MPFL (ligament fémoro-patellaire)
Comme l'instabilité patellaire se produit le plus souvent en extension ou en légère flexion avec une faible dysplasie de la trochlée, elle peut généralement être traitée par une reconstruction du MPFL. Après une luxation aiguë de la rotule, le MPFL est presque toujours rompu et, en cas de dysplasie congénitale de la trochlée, il est encore plus affaibli car la rotule n'est pas guidée correctement depuis la petite enfance. Les contraintes et les tensions supplémentaires sur le complexe de tissus mous médians dues à ce mauvais guidage peuvent conduire à un MPFL sous-développé ou insuffisant et finalement à une instabilité.
Traitement
Si la mauvaise position de la rotule entraîne une pression accrue sur le côté de la rotule (latérolatéralisation de la rotule), cela peut entraîner une usure du cartilage et une arthrose de l'articulation de la rotule. Il en résulte une forte douleur au genou à l'avant.
Thérapie conservatrice
En cas de latéralisation, on commence généralement par un traitement conservateur, c'est-à-dire sans opération.
- Bandages : pour stabiliser la rotule et l'articulation du genou, il est possible de porter un bandage de genou qui améliore le centrage de la rotule dans la gouttière de glissement.
- Physiothérapie : des exercices et un entraînement autonome régulier pour renforcer la musculature des cuisses, stabiliser la région du bassin et des hanches et entraîner l'axe des jambes peuvent atténuer les symptômes.
Opération
Si le traitement conservateur ne permet pas d'améliorer les symptômes, nous disposons de deux techniques chirurgicales :
Décollement latéral du rétinaculum (lateral release)
En cas de syndrome d'hypercompression latérale (situé dans la zone externe de la rotule) avec une rotule fixée vers l'extérieur, il est possible de procéder à un clivage latéral du rétinaculum (release latéral) par arthroscopie ou à ciel ouvert. Nous réalisons cette opération presque exclusivement sous arthroscopie pour les rotules plutôt fixées et non instables. Cette technique opératoire a également fait ses preuves dans le cadre de la douleur antérieure du genou en cas de syndrome de la pointe de la rotule avec ou sans lésions structurelles du tendon rotulien. L'objectif de l'intervention est de soulager la pression sur la face externe de la rotule, en particulier aussi en cas de lésions cartilagineuses de la facette latérale de la rotule, notamment à des degrés de flexion du genou plus élevés. En cas d'étirement osseux, il est possible de procéder en outre à un rétrécissement de la rotule (facettectomie latérale). Dans des cas exceptionnels, il est judicieux de combiner une intervention de reconstruction du cartilage avec une correction osseuse afin de créer une meilleure situation biomécanique.
Allongement latéral du rétinaculum
L'allongement latéral du rétinaculum n'est pas une opération arthroscopique. Elle est réalisée de préférence sur des rotules plutôt instables, car elle évite d'ouvrir la capsule articulaire. Le rétinaculum latéral est d'abord visualisé et la partie externe du ligament de maintien est incisée superficiellement sur une longueur d'environ 3-4 cm au bord externe de la rotule et détachée des couches profondes. La couche profonde est ensuite également incisée et la surface de coupe profonde ainsi obtenue est ensuite recousue avec la surface de coupe superficielle. Ainsi, le ligament s'allonge et la rotule se repositionne au milieu du genou et peut trouver son chemin dans la gouttière de glissement. Grâce à la traction réduite de la bande de maintien, la rotule n'est plus aussi basculée et le cartilage de la face postérieure externe de la rotule subit une décharge de pression, de sorte que l'usure du cartilage est réduite et, en outre, les douleurs sur la face externe sont nettement diminuées.
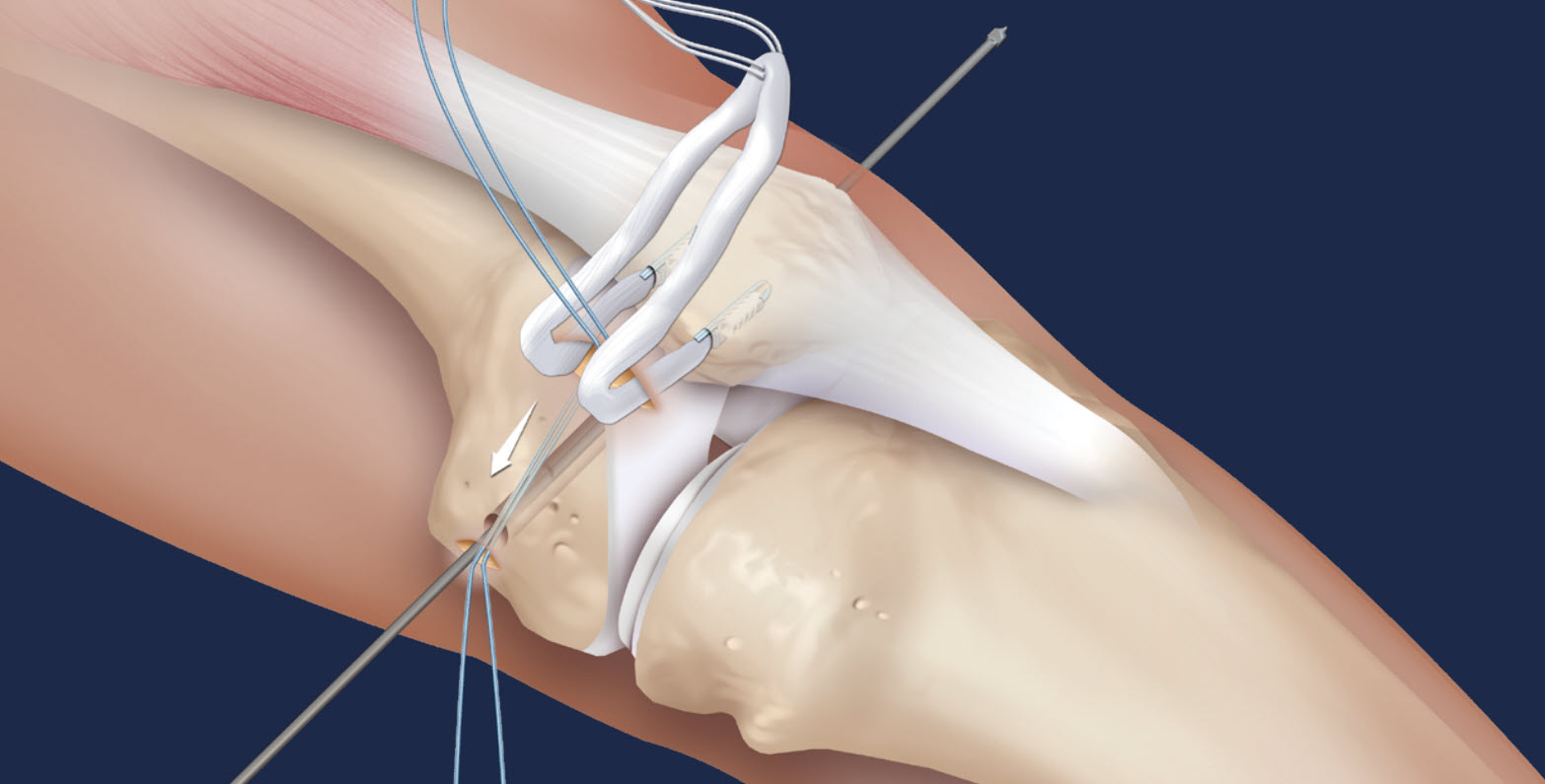
Reconstruction du ligament fémoro-patellaire (MPFL)
La reconstruction anatomique de ce ligament peut permettre de guérir la luxation récidivante de la rotule. La procédure opératoire prévoit, après une arthroscopie préalable permettant de réparer les lésions de l'articulation du genou dues à la luxation, par exemple les lésions du cartilage, le prélèvement du tendon de Gracilis ou de Semitendinosus autologue, qui est ensuite fixé à la rotule latérale interne à l'aide de deux ancres à fil et au fémur interne à l'aide d'une vis biorésorbable. Sous réserve du port d'une orthèse de genou pendant 3 à 4 semaines, le ligament ainsi reconstruit cicatrise généralement de manière sûre et complète et évite de futures luxations de la rotule. Les avantages de cette méthode par rapport aux procédures traditionnelles telles que le "release latéral" ou la "raffermissement du ligament médial" résident dans la reconstruction anatomique optimale du MPFL et, par conséquent, dans une nette réduction des récidives.
Traitement ultérieur
De plus amples informations suivront prochainement.
FAQ
De plus amples informations suivront prochainement.